吴晔明医生的科普号
- 精选 新生儿严重腹裂畸形床边非麻醉下免缝分期治疗的新技术及推广应用---获《华夏医学科技奖二等奖》
项目完成团队:吴晔明,顾松,严志龙,潘伟华,洪莉,宋波,陈盛,严文波,胡明,王俊,褚珺,徐敏,杜磊,陈其民,施诚仁项目完成单位:上海交通大学医学院附属新华医院,上海交通大学医学院附属上海儿童医学中心,上海淞行实业有限公司新生儿腹裂(gastroschisis)是一种严重的先天性腹壁畸形,发生率约占存活新生儿的2~3/10,000,是一种危及生命的严重畸形。吴晔明团队通过改良国外Silo技术,开发出具有自主知识产权的腹裂治疗袋,获得实用新型专利授权5项,填补了国内空白。腹裂治疗袋(Silo袋)可以将严重腹裂畸形的生存率从26%提升至90%以上。2018年,上海医疗器械优先审批绿色通道给腹裂治疗袋带来了生机,吴晔明团队发明的腹裂治疗袋终于成功获得注册并投入生产,先后成功救治200多例严重腹裂畸形。目前,该成果已在全国10多个省市的20余家三甲医院推广应用,同时,这项自主研发的产品——腹裂治疗袋也走出了国门,叙利亚进修医生将腹裂袋带回中东;团队成员带着腹裂袋出征北非摩洛哥,沿“一带一路”传递中国的实力与温情。
吴晔明 主任医师 上海新华医院 小儿外科1359人已读 - 精选 全结肠切除对儿童远期生活质量的影响
吴晔明,潘力迦上海交通大学医学院附属新华医院儿外科【摘要】背景:全结肠切除是目前治愈保守治疗无效的严重全肠道型疾病的唯一方法,但可能严重影响儿童的远期生活质量。Hirschsprung’s disease and Anorectalmalformations Quality of Life (HQAL) 评分涵盖临床症状,情感和社交功能。利用HQAL对全结肠切除术后的儿童进行调查,可以全面评估他们的远期生活质量和寻找影响远期生活质量的有关因素。方法:回顾性分析2009年至2018年间于新华医院行全结肠切除术的32例患儿病史资料及远期生活质量资料。远期生活质量调查问卷采用HAQL量表。利用Mann-Whitney秩和检验和t检验评估不同情况下的项目评分是否有差异。当p<0.05时,差异被认为存在统计学意义。所有数据均用SAS 8.0软件进行统计分析。结果:儿童全结肠切除不会损伤小便意识,所有患儿全部为100分,但腹泻情况严重,平均分仅46.9分。虽然手术1年之后腹泻情况仍然没有明显改善(术后1年之内为45.8±31.5,1年之后为47.0±36.3,P=0.930),但手术1年之后的大便意识明显恢复,平均得分从45.8±31.0上升至85.1±13.6(P=0.006),即排便控制能力明显恢复。其中,J-Pouch术在大便意识的得分上显著高于其他术式(P=0.038),可能有助于远期控便能力的恢复。腹腔镜手术与开腹手术相比在远期生活质量上没有显著差异,但是接受腹腔镜手术患儿的平均术后住院时长为13.5±2.8天,显著短于接受开腹手术患儿的17.7±8.1天(P=0.041)。术后患儿出现肛周感染则平均住院时长达23.8±9.1天,显著长于未出现感染症状患儿的14.3±4.9天(P=0.014),但并不会影响远期生活质量的恢复。结论:HQAL量表可以全面评估儿童全结肠切除后的临床症状,情感和社交功能。儿童全结肠术后会造成严重的腹泻,但排便控制能力在手术1年之后可以明显恢复。在手术方法上,相对于其他术式,J-Pouch术可能改善远期大便控制能力,腹腔镜手术与传统手术相比可以显著缩短住院时长。术后并发症方面,术后短期肛周感染显著延长术后住院时长,但不会对远期生活质量造成影响。总之,如何改善儿童全结肠切除后的腹泻情况仍是未来努力的方向。
吴晔明 主任医师 上海新华医院 小儿外科1558人已读 - 精选 伴有并发症的儿童胆总管囊肿的临床处理
伴有并发症的儿童胆总管囊肿的临床处理吴晔明、张君颀上海交通大学医学院附属新华医院小儿外科(200092)摘要目的:讨论合伴有各类并发症的儿童胆总管囊肿的临床处理及手术时机和方法。材料和方法:总结2013年—2015年上海新华医院小儿外科收治的45例合伴有各类并发症的儿童胆总管病例的临床资料,其中胆道穿孔7例,胆源性胰腺炎9例,胆管炎、阻塞性黄疸、肝功能受损29例。结果:7例胆道穿孔患儿5例行囊肿外引流,3月后行根治术,2例隐匿性胆道穿孔一期行根治术;9例胆源性胰腺炎给予内镜下鼻胆管引流,淀粉酶正常后一期行根治术,其中8例为腹腔镜下手术。29例阻塞性黄疸伴肝损的患儿,17例小于3个月的一期行根治术,11例大于6个月的先行ERCP放置鼻胆管引流,黄疸消退,肝酶正常后一期行根治性手术。另1例ERCP插管失败急诊行囊肿外引流,1月后行根治术。所有患儿术后保持随访,有胰腺炎史和胆管炎史各1例.结论:对合伴有各类并发症的儿童胆总管囊肿选择合理的处理手段和合适的手术方式将有效减少并发症所造成的危害。
吴晔明 主任医师 上海新华医院 小儿外科1240人已读 - 精选 儿童肿瘤多学科协作诊疗的实践吴晔明 主任医师 上海新华医院 小儿外科1173人已读
- 精选 儿童肿瘤多专业联合协作规范化诊治的重要性
作者单位: 上海交通大学医学院附属新华医院中华小儿外科学会肿瘤学组组长儿童恶性肿瘤至今仍是导致儿童期死亡的主要原因之一,虽经几代人的不懈努力,儿童肿瘤总体预后有了大幅提高,但恶性中晚期肿瘤的远期疗效仍不理想。相对于成人肿瘤,由于儿童肿瘤疾病谱的不同和儿童生长发育的特点在诊断和治疗上有其自身的规律和特点,也较成人肿瘤的诊治更为复杂。尤其是儿童恶性肿瘤诊治的复杂性已被普遍认同,因受到知识面和临床经验的局限,靠单一临床科室甚至是单一专家的单打独斗,要想获得理想的预后显然是不可能,其理念也已过时。多专业联合诊治近十多年来已被普遍提倡并强调。上海新华医院是国内最早实行儿童肿瘤多学科联合诊治模式并已逐渐成熟和完善,近年来儿童恶性肿瘤治疗效果已有明显的提高。儿童肿瘤外科作为协作组的一个重要组成,对儿童恶性实体瘤的规范化诊治起着重要作用。一.多专业协作组的形式由儿童肿瘤外科、儿童血液肿瘤科、放射科、儿童病理科及儿童放疗科、和儿童同位素治疗科医师联合组成。每周定期常规联合讨论,对所有新病人及病程中需要各专业协调的病人进行讨论,决定诊断、分期、治疗方案及各专业间病人的交接和随访。二.多学科协作使儿童恶性肿瘤诊治更趋规范因肿瘤协作组由各专业医师组成,诊治方案根据国际潮流及本身经验,定期进行统一修改,并在各专业内按同一标准进行诊断治疗,定期进行联合讨论,保证了诊治的规范性,使患儿能获得最佳的治疗方案,避免了由于不同专业对同一肿瘤认识上的不同或各医师间对同一肿瘤认识上的区别,而造成诊断标准的不一和所获得治疗的不同。由于各专业的共同讨论使分期更加确切,避免了低危病人接受过强的治疗以至影响远期生存质量或高危病人接受过弱治疗而影响治愈率。使患儿能获得真正代表医院诊疗水准的服务。三.多学科协作保证了治疗的连续性和有效性从肿瘤小组一年多的工作看,其最大的优点之一是保证了治疗的连续性和有效性,减少了不同治疗手段间的矛盾和冲突。由于儿童肿瘤外科医师从一开始即参与对肿瘤诊断、分期和治疗方案的讨论,保证了在最佳时机提供活检,手术切除肿瘤或再次手术,避免了不适时宜的进行盲目探查和选择不当的手术方式。多专业协作联合规范化诊治,对儿童恶性实体肿瘤治疗中的管理也提出了较高的要求,有着重要的临床意义。
吴晔明 主任医师 上海新华医院 小儿外科2150人已读 - 精选 尿道阴道整体拖出术治疗婴儿一穴肛畸形 &#34;转载,吴晔明,临床小儿外科杂志,2010;9(2)
一穴肛是一种严重的先天性肛直肠发育畸形,直肠、阴道、尿道完全形成一共同通道。共同通道可由1cm到10cm不等,共同通道的长度与手术操作和预后具有重要关系。共同通道<3cm,通常骶骨、括约肌发育好。大多通过手术可获得良好的预后。共同通道>3cm常提示病人有更复杂的畸形,手术更为复杂,预后与前组完全不同。因此,通常将共同通道小于3cm和大于3cm分为二组分别对预后进行评估。在手术处理上因后一组需经腹操作而不同。在盆腔小儿外科的手术处理中,一穴肛是最复杂的一种手术,手术的目的有三个:达到控制排便、控制排尿和保持性功能。不可否认,良好的手术设计和操作对预后起着至关重要作用,即使是在共同通道小于3cm的一组也常可因操作不当导致严重的并发症。对于共同通道小于3cm的一组传统的手术方法是将直肠从阴道上分离和将阴道从尿道上分离。把直肠放入括约肌结构中,并再建一新的阴道和尿道开口。相对于直肠和阴道的共同壁,阴道和尿道也有一更宽的共同壁,将阴道从尿道上分离是这一手术中最为困难的地方。阴道和尿道较直肠弹性更差,二者的共同壁更薄,这一共同壁常可延伸至膀胱三角,并可累及双侧输尿管开口。因此手术有误伤这些重要部位导致严重并发症的风险。1997年美国Pena教授介绍了应用尿道阴道整体移位的方法治疗共同通道小于3cm的一穴肛畸形,避免了对这类手术最为困难的阴道与尿道共壁分离的操作,使手术难度大为减低,手术并发症大为减少。作者有幸于数年前参于了Pena教授的培训班,近年也完成了数例同类手术,取得较为满意的效果,特此作一介绍。手术指征共同通道小于3cm的一穴肛患儿。术前准备一期先作结肠造口术。3--6个月后作二期肛门、阴道、尿道成形术。其他同Pena术前准备。先作尿道镜检查,以明确共同通道的长度小于3cm。麻醉气管插管麻醉。体位取俯卧位,臀部抬高(图1)。手术步骤作一长的正中矢状切口,从骶尾关节处通过外括约肌向下延伸至一穴肛开口部。在电针刺激下将肛提肌、肌肉复合体及外括约肌从中线分开,直至直肠后壁。于直肠后壁正中二侧缝线牵拉,于中线打开直肠后壁(图2),沿直肠后壁向下将切口延长,打开共同通道后壁中线至会阴部开口,暴露整个异常的解剖结构(图3、4),观察变异的直肠、阴道、尿道解剖次序。经尿道开口插入Foley,s导尿管。将直肠前壁从阴道后壁上用电刀向近端游离,一旦直肠与阴道完全分离。随后开始尿道阴道整体移位的操作。在直肠被分离后,在阴道和共同通道边缘放置多根丝线对泌尿生殖道作均匀牵拉。在距阴蒂5mm处的共同通道壁缝数针细线,在缝线和阴蒂之间将共同通道壁横断,沿近端共同通道壁向近端用电灼游离,并延伸至阴道尿道作为一整体继续向上电灼游离(图5)。这一解剖的优点是在泌尿生殖道与耻骨之间有一自然的间隙,通过这一间隙,能很快并在很少出血的情况下到达耻骨上缘,可以看到支持阴道和膀胱的纤维性无血管结构,这一结构被称为尿道膀胱悬韧带,分解这一韧带,立即能使泌尿生殖复合体明显移动(2~3cm)。然后解剖阴道背侧可使尿道阴道向下牵拉5—10mm。将开放的共同通道在中线劈开形成二侧瓣与皮肤缝合创建一新的阴唇。然后将尿道和阴道边缘与劈开的共同通道另一侧和皮肤缝合建立一良好的尿道阴道开口(图6)。用电刺激确认括约肌的边缘,将括约肌的前缘关闭重建会阴体。将直肠向近端游离足够长度后拖下作肛门重建。如同其他的肛直肠畸形手术,需在直肠前缘用可吸收线间断缝合二侧肌肉复合体和外括约肌。于直肠后缘用可吸收线修复外括约肌、肌肉复合体和肛提肌,缝合切口。直肠开口与肛门皮肤间断缝合作肛门重建。将直肠置于括约肌前后缘之间。从中线关闭肛提肌、肌肉复合体及外括约肌并与直肠后壁固定数针。缝合皮肤,完成手术操作(图7)。术后处理因有结肠造瘘病人可在手术当天进食,留置导尿1周。8—10天出院。术后2周开始行肛门扩张。逐渐递增扩张器号码至相应年龄的要求。坚持一年。2—3月后关闭结肠造瘘。
吴晔明 主任医师 上海新华医院 小儿外科4079人已读 - 精选 腹腔镜在婴幼儿肛门闭锁手术中的应用 “转载&#34;(临床外科杂志,2008;16(5))
比较小儿外科其他病种的腹腔镜临床应用,在先天性肛直肠畸形中的应用相对开展较晚,并且其推广和普及程度也不同于其他术式,相对滞后,并存在一定争议。美国的Georgeson教授(1)在2000年首先报道了11腹腔镜辅助下将直肠经会阴拖出治疗先天性肛门闭锁。其中7例为新生儿期先行结肠造瘘术后,二期在腹腔镜辅助下行直肠肛门拖出形成术;4例为新生儿一期拖出,经短期随访后认为这种术式具有许多优点,主要为:术中能获得较好的直肠瘘管及周围结构的视野,并可准确的将肠管从提肛肌的中线位穿过,并有较好的腹部及会阴部的整形效果。此后相似手术在欧美、日本等国相继报告(2-6)。我国李龙等(7)也于2003年报告了腹腔镜在肛门闭锁患儿中的应用。从所有报告看,大多对该术式持肯定态度,认为优于传统的经后矢状入路肛门成形术,但多数报告病例数仍较少,主要为早期的一些手术介绍,尚缺乏长期的随访资料。经腹腔镜途径治疗先天性无肛的报告多数见于中高位肛门闭锁,主要为高位肛门闭锁病例,该手术途径改变了传统的经腹经骶开放性手术途径,通过镜下游离直肠,找及瘘管,并于镜下结扎瘘管后在镜下观察盆底肌肉,在视镜灯光照射下,通过会阴部电刺激,准确地找到外括约肌中心和提肛肌中线进行分离扩张,将直肠拖出进行肛门成形。手术医生需要有娴熟的腹腔镜操作技术,以免因操作原因损伤盆底重要的泌尿生殖通道及对后期效果至关重要的盆底肌肉组织;又需要有传统开放性手术的经验,对盆底肌肉组织解剖结构非常熟悉和了解,才能保证手术的成功完成。因此,对于新开展腹腔镜手术的医生和没有一定开放性肛门成形手术经验积累的医生,开展该项手术具有较大的风险因素,甚至可能给患儿造成无法弥补的损伤。这也是影响该项技术目前在我国临床全面开展和普及的重要原因之一。镜下肛门闭锁矫治手术的报告中,主要见于男婴,也有少数将该技术应用于女婴的报告。日本Tei E等(3)在2003年曾专题报告5例腹腔镜辅助下肛门成形术用于选择性女性肛门直肠畸形患儿并获得较为满意的临床效果。其中2例为直肠前庭瘘伴阴道缺失,利用远端瘘管建立一新的阴道,结合一后矢状切口重建肛门;1例一穴肛女婴利用腹腔镜结合后矢状切口完成肛门、阴道尿道成形术,报告提示了腹腔镜手术对直肠近端的游离非常方便,并能获得清晰的盆底视野,提供准确的直肠肛门拖出位置,减少腹部、会阴部疤痕。随着经验的积累和病例的增加,近年来出现一些中期腹腔镜辅助手术治疗中高位无肛后的随访报告。多数提示效果满意,甚至优于传统的开放性Pena术(PSARP)。并提出可作为一种新的标准术式在临床推广应用。日本Kudou S等(5)对一组13例高位无肛经腹腔镜辅助下肛门成形术后3—5年的病例与另一组 7例高位无肛经PSARP术后5—6年用Kelly评分和测压评估来比较二组病例的中长期疗效,结果提示Kelly评分前后二组分别为3.8+1.3 vs 3.4+0.8,腹腔镜组稍高于PSARP组,内括约肌松弛反射的发生率分别为62%(8/13)和29%(2/7),腹腔镜组明显高于PSARP组。C. L. Lin 等(8)的报告表明术后短期腹腔镜组患儿比PSARP患儿更早出现肛直肠松弛反射 (4.9 ± 1.2 vs 10.1 ± 2.5 months; p < 0.0001),而且两者的直肠静息内压存在显著差异(7.7 ± 1.5 vs 11.5 ± 1.3 cmH2O; p < 0.05)。结果显示,在中期随访中,高位无肛经腹腔镜辅助下手术效果更为满意,能获得相对更为满意的粪便节制能力。近年来也有报告(9,在高位无肛直肠尿道瘘病例经腹腔镜手术后残留的直肠瘘管随着生长发育形成巨大的后尿道憩室并导致排尿困难需再次手术。我国自2003年开始出现应用腹腔镜辅助进行高位肛门闭锁一期或分期手术的临床报告(7、10、11),但至今仍局限于少数几个儿童医疗中心,所报告的病例数也较小,但从已知的数据和临床效果看与国外的报告相似。作者自2004年起将腹腔镜微创技术应用于小儿肛门闭锁手术,为避免瘘管残留及处理瘘管时留下金属碳夹,及避免因操作原因损伤盆底组织,将该技术仅应用于高位肛门闭锁经结肠造瘘术后患儿,应用腹腔镜进行腹腔盆腔的直肠游离,再结合后矢状切口作瘘管的切除缝合和直肠经盆底提肛肌经过并在电刺激下经外括约肌中心穿过作肛门成形,术后短期随访效果较好。我们认为这对刚开始将腹腔镜应用于肛门闭锁患儿的术者是一个较好的开始,即发挥了成熟的后矢状切口手术途径的技术优点,又发挥了腹腔镜减少腹腔手术操作中损伤的长处,又可避免镜下瘘管关闭切断时可能造成的对后尿道损伤或瘘管残留。也避免了对中间位肛门闭锁患儿在将直肠远端从盆底肌肉间游离时可能对婴儿盆底脆弱的肌肉组织的损伤。总结目前国内外应用腹腔镜辅助下进行肛门闭锁的手术资料,总体都呈现正面肯定的意见,认为镜下手术盆底视野更加清晰,手术打击小,结合会阴部肌肉电刺激仪可准确的获得盆底及会阴部肌肉中心并将直肠拖出进行肛门成形,术后近期及中期随访效果好。因此,提出可作为一种新的治疗儿童肛门闭锁的手术途径,并认为可应用于新生儿作一期肛门成形或结肠造瘘后二期行肛门成形术,男女肛直肠畸形均可应用腹腔镜辅助手术途径 。但由于该术式临床应用时间较短,所有报告病例样本数均较小,并缺乏完整、长期的临床随访资料,因此,仍有待样本的积累和长期临床随访及对照分析,临床开展该术式者应具备有一定的腹腔镜操作技能和小儿其他病种镜下手术经验,以不增加患儿手术风险和术中、术后并发症为前提逐步开展。
吴晔明 主任医师 上海新华医院 小儿外科2966人已读 - 精选 儿童腹腔镜下手术治疗食管裂孔疝和胃食管反流
目的:总结十年中二个儿童医疗中心腹腔镜下不同胃底折叠术式治疗儿童胃食管反流性疾病的临床资料,并介绍不同术式选择的经验和体会。材料和方法:自2000年10月–2011年2月,上海儿童医学中心和新华医院收治儿童胃食管反流性疾病81例,(食管裂孔疝76例,单纯严重胃食管反流5例,)其中男49例,女32例;年龄25天-11岁, 2例曾有过食管裂孔疝修补手术史,结果 81例患儿中共进行83次腹腔镜手术(2例本院手术后复发再次手术),79例镜下完成手术,2例中转开放性手术。其中,37例行镜下Nissen-Rossetti`s术,42例镜下完成Thal`s术。所有患儿出院前均行GI复查,37例Nissen-Rossetti术后患儿中9例出现轻-中度食管下端狭窄,给予1-2次扩张后缓解症状。42例Thal`s术后患儿7例存在轻度反流。69例术后获得长期随访,随访时间为2个月-7年,2例术后1个月复查食管裂孔疝复发再次镜下手术,1例证实膈肌脚尼龙缝合线松脱导致裂孔疝复发,再次镜下手术修补后愈合好。1例裂孔关闭不够仍有一较小旁疝形成,再次镜下修补,术后恢复好。1例存在发作性腹痛伴呕吐,1例智力发育障碍者术后吞咽功能退化,顽固性拒食,长期鼻胃管喂养,2例术后存在胃食管轻-中度反流伴有胃动力差。其余63例患儿术后长期随访生长发育好,术前临床症状消失。结论:①腹腔镜下胃底折叠术治疗各种原因导致的儿童胃食管反流是一种安全有效的手术途径。②对于食管裂孔疝患儿,选择镜下Thal`s术可有效减少术后食管狭窄的发生。③对于单纯严重胃食管反流患儿,选择Nissen-Rossetti`s术,术后抗反流效果更确切,比较传统的Nissen术,保留胃短血管的Nissen-Rossetti`s术操作更简便。作者团队近年发表相关文章吴晔明等 腹腔镜Nissen`s胃底折叠术治疗小儿胃食管反流性疾病.中华小儿外科杂志,2003;24(5):415吴晔明等 . 腹腔镜下Rosetti`s 和Thal`s胃底折叠术治疗 婴幼儿胃食管反流.中华小儿外科杂志,2005;26(6):30严志龙等,腹腔镜下改良Thal术治疗儿童食管裂孔疝,中华小儿外科杂志;2010;31(10):732严志龙等,腹腔镜治疗儿童先天性食管裂孔旁疝,中华小儿外科杂志;2011;32(7):488吴晔明等. 儿童腹腔镜下胃底折叠术10年小结,中国微创外科杂志, 2012,12(6):503-505
吴晔明 主任医师 上海新华医院 小儿外科2970人已读 - 医学科普 一些婴幼儿常见外科疾病的临床特征性表现
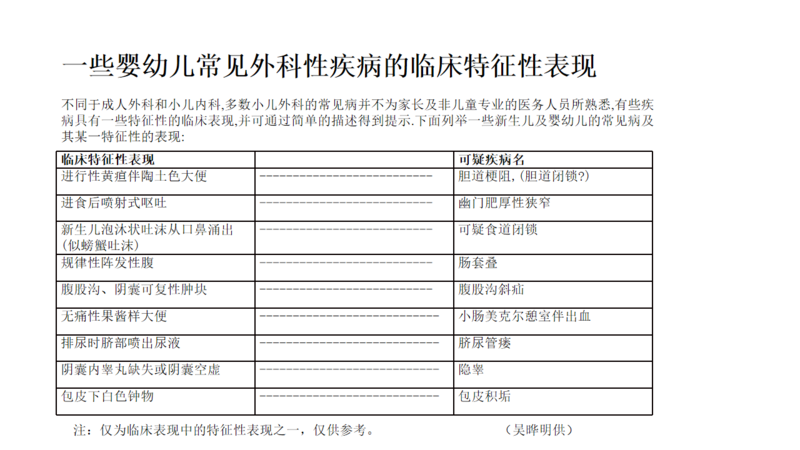 吴晔明 主任医师 上海新华医院 小儿外科29人已读
吴晔明 主任医师 上海新华医院 小儿外科29人已读 - 诊前须知 正确认识和理解机器人手术在婴幼儿外科中的应用
随着以胸腹腔镜手术为代表的微创外科手术在儿童外科邻域的普及并被家长普遍接受,机器人手术也进入了我国儿童外科邻域,并得到较快发展。从已有的报道,机器人手术几乎已涉及了包括婴幼儿在内的儿童胸腹部外科的绝大多数病种和脏器。在盛赞其灵巧的关节、精致的分离和缝合及清晰的三D视野,并让主刀医师离开手术台坐于操作台前外,忽视了其除昂贵的费用外在儿童,尤其是婴幼儿手术中的一些局限性。因此有必要正确理解和认识机器人手术在儿童外科手术中的作用。目前,以“达芬奇”为代表的手术机器人是针对成人手术所设计,尚未有专门用于婴幼儿的产品推出。因此对于婴幼儿手术存在一些先天设计上的局限性。如专用的视镜和操作器较粗(8mm)较长,而腹腔镜有专用于婴幼儿的3mm甚至更细和短的器械,使切口更小,操作更便利。在机器人手术中如需更换操作器械仍需人工操作,相对较为费时。相对于成人,婴幼儿个体较小,机器人的操作臂相对较为庞大,术中婴儿完全被钢铁机器所笼罩,一旦术中需要紧急中转开放会受到影响,存在一定风险。机器人从安装到正式手术操作需要一定的时间,对于一些不需太长手术时间的手术,使用机器人增加了额外的麻醉时间。因此,在选用何种手术途径时应有一个全面的评估,除手术费用外,还需考虑那种手术途径对患儿损伤更小,包括总体麻醉时间、手术操作时间、手术整体质量、手术切口大小和术中意外情况的处理等。
吴晔明 主任医师 上海新华医院 小儿外科55人已读





